更年期障害は怖くない!家族の理解と適切な治療で乗り切ろう

40代以降の男女に現れる体の転換期といえば、更年期障害です。いつもよりイライラしてしまう、前触れもなく大量の汗が出る――それらの症状で悩まされて、通院している方も多いと思います。しかし、更年期障害は、10年前後と長期戦になることや、症状が多岐にわたることもあるため、時にはQOLを著しく引き下げてしまったり、家族間が不仲になったりすることも。
ただし、正しい知識と治療法で臨めば、更年期障害は決して恐れる病気ではありません。更年期障害を乗り切るための基礎知識と治療法を、八丁堀さとうクリニックの佐藤杏月先生にお聞きしました。
目次
もしかして更年期障害かも…?一番大切なのは家族や周囲の理解
──更年期障害が疑われた場合、普段の生活でどのようなことに気を付けていればいいのでしょうか?
佐藤杏月(以下、敬称略):
なかなか自覚がないのが更年期障害の難しいところです。ご本人もそうなのですが、いっしょに暮らしているご家族の理解が必要です。ご家族から見て、あまりにも些細なことでイライラする、これまでとは明らかに違う状態だと感じたら、病院へ行くことをすすめてください。女性であれば婦人科、男性であれば症状によって、内科や泌尿器科などで良いと思います。
年齢でいえば、45歳以上は判断基準になります。それぐらいの年齢になったら、ご本人もご家族も、更年期障害のことを念頭に置いていただいたほうがいいでしょうね。当院に来院する患者さんも、「家族に言われたので受診した」という方がほとんどです。
──自分で気付きづらいのが難しいところなんですね。
佐藤:
そうですね。たとえばお母さんが必要以上に「子供を怒ってしまう」ということで、ようやく症状に気付かれる方も多いようです。中学受験を抱えているお子さんが多いご家族の方が多く、ストレスも女性ホルモンの分泌の低下に影響していると考えられます。
──家族の問題として捉えたほうがいいのでしょうか?
佐藤:
更年期障害は誰でもなる可能性がありますので、家族で理解を深めておくことはとても大切です。
ただ、ご主人がいっしょに来院されたケースは、当院では1件もありません。昨今では、妊娠のときにご主人がいっしょに来院するケースが一般的になってきましたが、更年期障害に関しては男性がいっしょに来ることはまずありません。
本当はご主人にも症状を説明できれば、更年期障害への理解が深まりますので、おすすめしたいんですが…。今後は、更年期もご主人がいっしょに来院されるケースが一般的になるといいですね。
いっしょに来院できないとしても、奥さまがつらい思いをしていたら支えてあげる、イライラしていたらそれを非難せずに、衝突しない方法を考えるといった話し合いはしておくといいでしょう。

──更年期障害をどれくらい深刻に捉えたほうがいいでしょうか?
佐藤:
個人差があるため一概にはいえませんし、メンタルの症状が重くなる場合は別ですが、基本的に更年期障害は死に直結するような病気ではありません。ですので、深刻に考えすぎてストレスを溜めないようにしていただきたいです。ストレスが一番、更年期症状を悪化させる原因になります。
日常生活に支障が出たり、家族間がギクシャクしたりするようであれば、病院で治療を受けることで誰にでも起こりうる更年期を乗り切ることができるでしょう。病院での治療によって、1~2ヵ月でつらい症状が緩和され、随分と楽になったと喜ばれる患者さんがほとんどです。
──一人で悩まないことも重要なんですね。
佐藤:
近年は、独身の女性も多くなっていますので、必ずしもご家族がいるとは限りません。一人で抱えこんでしまわないよう、同年代や同性の友人に気軽に話せる環境があるといいですね。家族間でもそうですが、自分のつらさを共感してもらうことも、更年期障害を乗り切るためには大切だと思います。
女性ホルモンの減少がもたらすさまざまなトラブル
──そもそも、女性の場合の更年期障害とは、体の中でどのようなことが起こっている状態なのでしょうか?
佐藤:
まず、40代後半になると、卵巣から分泌される女性ホルモン(女性らしさを保つエストロゲンと、妊娠準備のためのプロゲステロン)が、規則正しく分泌されなくなります。いきなり分泌がすべて絶たれるのではなく、分泌は段階を追って徐々に減少し、完全に供給されなくなった状態を、閉経といいます。
この女性ホルモンが失われていく変化に対して、体が慣れず、さまざまな諸症状として現れるのが更年期症状です。更年期症状とは、特定の症状を示すのではなく、自律神経失調症状と精神症状などが合わさった、不定愁訴の総称といえるものです。
そして、診断結果として更年期症状と認められた場合に、更年期障害と診断されます。症状の重さ、軽さは関係ありません。
──更年期障害は、どのぐらいの期間にわたって影響があるものなのでしょうか?
佐藤:
だいたい、ホルモン分泌の低下から閉経前の5年、閉経後5年の、合わせて10年間が更年期障害の期間といえます。完全に女性ホルモンの分泌が行われなくなり、約5年が経過すると、ようやく体が慣れるといわれています。
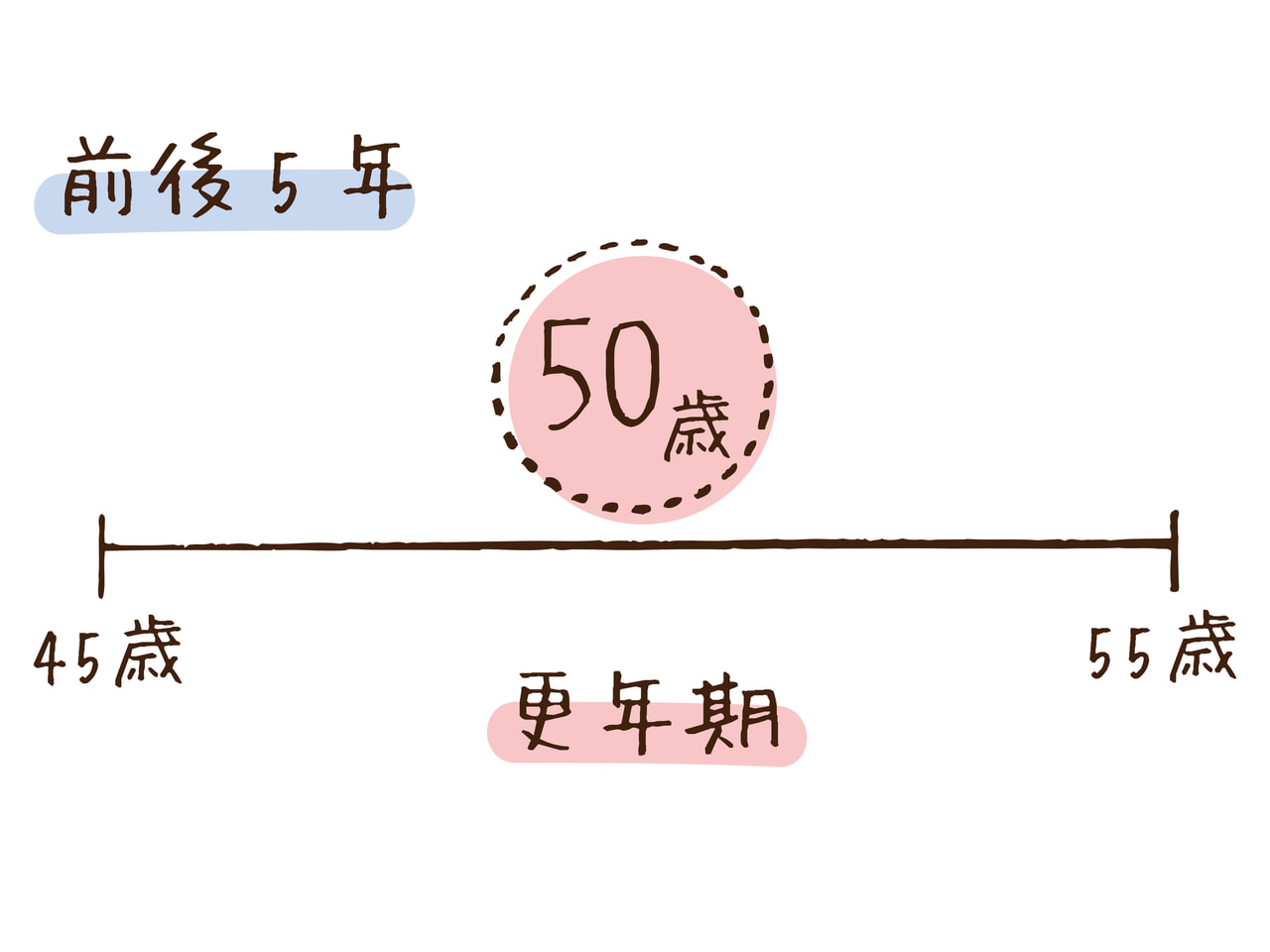
50歳で閉経した場合、前後5年の45歳~55歳が更年期となる。一般的には、50代後半から60代くらいまでで更年期は終わるといわれている。
──具体的にはどんな症状が現れますか?
佐藤:
ホットフラッシュ(ほてり、のぼせ)のほか、不安感や気分の落ち込み、関節の痛み。あとは、睡眠障害ですね。このように、更年期障害の症状は多岐にわたっています。実際にどのような症状が強く出ているかは、SMI指数(簡易更年期指数)の結果によって、治療の方向性を判断します。
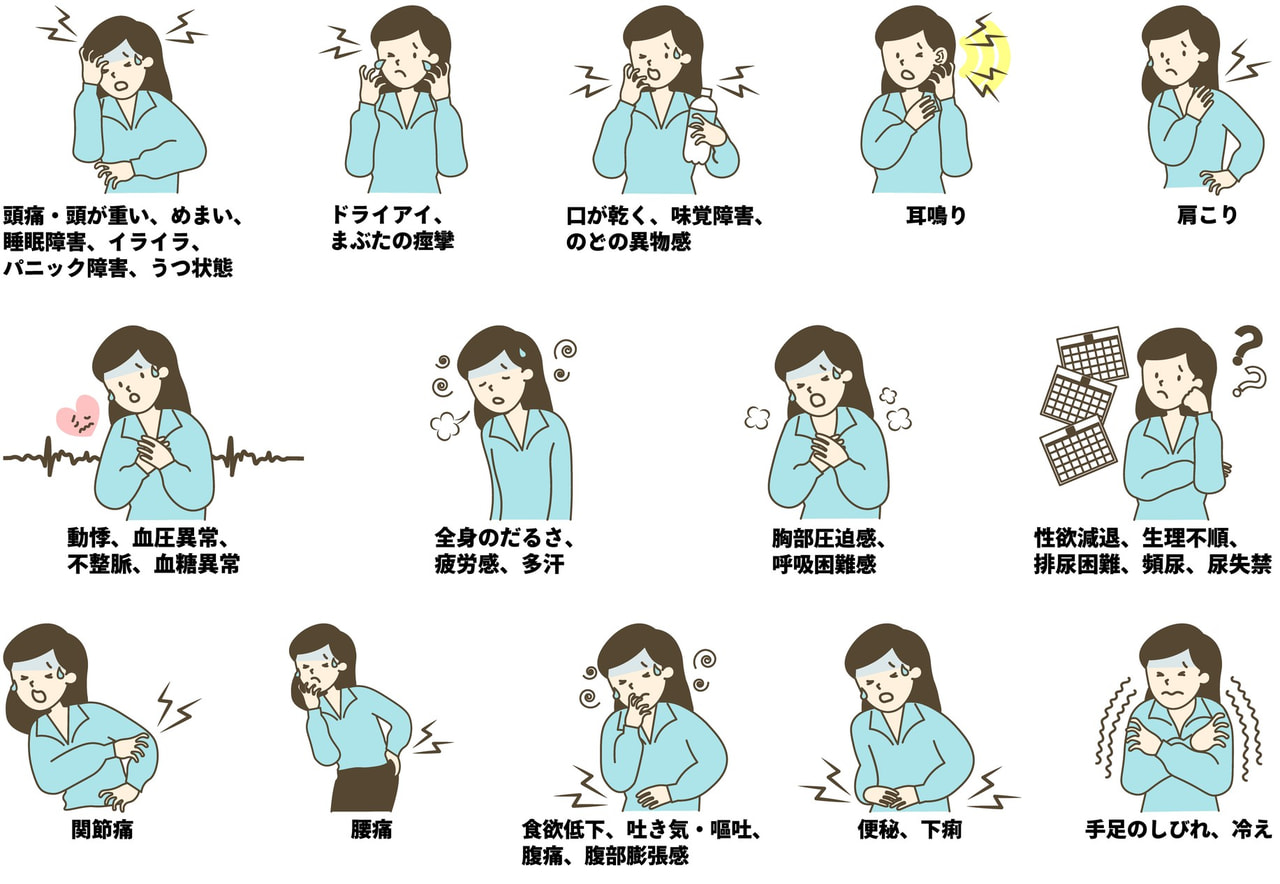
更年期障害で現れる諸症状の例。どの症状がどれほど強く出るのかは個人差がある。
──「この症状があるから更年期障害」という判断は難しいんですね。
佐藤:
個人差もあり、症状も多岐にわたっているため、まずは「本当に更年期障害の症状なのか?」という点を見極めなければなりません。例えば、ホットフラッシュなら、甲状腺の病気の可能性もありますし、関節の痛みであれば、リウマチの可能性もあります。めまいなら耳鼻科との関連性も考えられます。それらの可能性がすべて否定された上で、初めて更年期障害という診断になります。
──自律神経失調症状の影響が強いのか、精神症状の影響が強いのかによって、悩まされる症状も変わってくるのでしょうか?
佐藤:
そうですね。あまりにも精神症状が強い方は、婦人科だけでは対応できないケースもありますので、心療内科や精神科の受診もおすすめしています。特に、睡眠障害で処方したい眠剤については、心療内科や精神科の先生にお任せしたほうが、患者さんに合った対応をしていただけるので良いと考えています。
──特に多くのトラブルを引き起こすのは、どのような症状でしょうか?
佐藤:
やはり、睡眠障害です。睡眠障害は注意力散漫やイライラする症状など、さまざまな症状に関連しています。更年期障害と睡眠障害のメカニズムは、まだ明らかになっていないのですが、加齢による眠りの浅さや、更年期障害への不安感によって、寝つきが悪くなることも影響していると考えられています。
大切なのは、症状に合った具体的な治療法を探すこと
──患者さんは、どのようなタイミングで受診されていますか?
佐藤:
具体的に来院されるのは、更年期症状が重くなってからですね。それこそ、1、2年前に症状が現れていて、ここ数ヵ月で症状が重くなったから来院したという方がほとんどです。特に今はインターネットでさまざまな情報を入手できますし、それによってまず市販薬で症状を抑えようとする方が多いようです。
──ちょっとでも異常を感じたら、すぐに受診したほうがいいのでしょうか?
佐藤:
いえ、日常生活に影響が出てくるような段階で構わないと思います。結局、非常に個人差のある症状ですから、「こうなったら来てください」とはいえません。ご本人やご家族が困っているかどうかという点が、受診の基準になりますね。
──異変を感じたとき、「市販薬を飲む」という選択についてはいかがですか?
佐藤:
市販薬で解決しているのであれば、それで構わないと思います。来院されるのは、そうした市販薬を試しても改善されないと感じているケースがほとんどですね。市販薬で効果が十分な方は、そもそも来院せずに乗り切れてしまうこともありますから。
──具体的な治療法としては、どのような手段がありますか?
佐藤:
ご提案するのは、4つの治療法です。まず1つ目はサプリメントですね。エクオールという、大豆イソフラボンが腸内細菌の力で変換されて作られる成分があるのですが、このサプリメントは女性ホルモン(エストロゲン)に似た働き をすることがわかっています。
実は、日本人女性の約半数は、大豆イソフラボンをエクオールに変換できない体質 といわれています。そのため、体質的にイソフラボンをエクオールに変換できない方は、サプリメントの摂取だけでかなり改善する方もいらっしゃいます。
──体質が合えば、効果的な治療法といえますね。
佐藤:
2つ目の治療法としては漢方薬があります。漢方薬はさまざまな組み合わせがありますので、患者さんの症状に合わせて処方します。
3つ目はプラセンタ注射です。プラセンタは美容目的で使われるイメージがありますが、更年期障害の治療として保険適用になるプラセンタもあるんですよ。
プラセンタ注射には必須アミノ酸を含め、効果的なアミノ酸(自律神経を調節してリラックスさせるトリプトファン、抗ストレス効果のあるグルタミン酸・グリシンなど)が多数含まれており、それらが更年期障害の改善につながると考えられています。
──プラセンタ治療でも、保険適用になるのはありがたいですね。
佐藤:
4つ目が、ホルモン補充療法です。経口剤と経皮吸収型製剤(貼付剤、塗布剤)があり、患者さんの状態や症状に合わせて、エストロゲンや黄体ホルモンを投与します。この治療はリスクもありますので、本当に初診から厳しい症状と診断した方に行っています。
ホルモン補充療法も、決して万能ではありません。子宮体がんや血栓症のほか、5年以上使うと乳がんのリスクも上昇します。ただ、病院によっては、そうしたリスクを考慮しないで使っているところもありますので注意が必要です。きちんとリスクを説明した上で、ホルモン補充療法を行っている病院をおすすめします。
更年期障害は女性だけの話ではない!家族みんなで乗り切ろう
──最近は男性の更年期症状も話題になりますが、女性と同じような症状なのでしょうか?
佐藤:
男性の場合は、男性ホルモン(運動機能、性機能、認知機能に関する働きがあるテストステロン)が低下することによって、精神症状と自立神経失調症などの諸症状が起こります。
女性の更年期障害ではSMI指数が判断基準ですが、男性にはAMS調査票という問診票があり、体や心の症状や、性機能の低下について判断します。
男性の更年期症状としては、不安感や疲労感といった、女性の場合と共通する項目も多いのですが、テストステロンが低下することによって、筋肉量の低下、代謝が悪化することで肥満や高血圧、ひいては動脈硬化のリスクにつながっていきます。そして、一番多い症状は、性機能の関連症状ですね。性欲の低下やEDがメインの症状になります。
当院では、男性の患者さんの診療は行っていませんので、気になる方は泌尿器科や男性更年期外来がある病院へ相談に行ってみてください。
──食生活や運動で更年期障害が改善することはありますか?
佐藤:
直接的に更年期障害の改善につながることはありませんが、性別に関係なく、家族みんなが健康であるために、適度な運動やバランスのとれた食生活は基本です。
この基本がおろそかになっていては、ほかの病気につながることもありますから、気を付けておいて損はないですね。
──いずれにせよ、改善する手段が明らかなわけですから、「症状が出ても受診しない」という選択はありませんね。
佐藤:
最初に来院されたときとは、明らかに表情が変わってきます。「すごく調子いいです!」という言葉をもらえると、来ていただいて良かったと思えます。
もし、「普段とは違うな」と感じたり、ご家族や周囲の人から指摘されたりしたら、後回しにしたり躊躇したりせずに、気軽に病院へ相談しに来てください。
※2021年10月に取材しました

<プロフィール>
佐藤 杏月(さとう あつき)
八丁堀さとうクリニック副院長。日本産婦人科学会専門医、医学博士。
日本医科大学卒。日本医科大学武蔵小杉病院を中心に16年間産婦人科医として地域のハイリスク妊婦や、婦人科疾患の診療を行ってきた。3人の子供の子育てと仕事の両立を目指し、整形外科医の主人とともに2020年八丁堀さとうクリニックを開業。


 ポスト
ポスト シェア
シェア LINEで送る
LINEで送る